Нежелательное взаимодействие препаратов является типичным случаем при выписке из ОНП
|
By HospiMedica International staff writers Posted on 04 Apr 2019 |
Недавнее исследование показало, что у 38% пациентов, выписанных из отделения неотложной помощи (ОНП), имело место по крайней мере одно нежелательное взаимодействие лекарственных средств вследствие назначения нового лекарства.
Исследователи из Ратгерского университета (Пискатауэй, штат Нью-Джерси, США) и больницы Университета Нью-Мексико (Альбукерке, США) провели соответствующий анализ амбулаторных карт 500 пациентов, отправленных домой с рецептами, выписанными в ОНП, в течение августа 2015 года. Основной целью исследования было выявление наиболее распространенных нежелательных взаимодействий лекарственных средств (ВЛС), вызванное назначениями лечащего врача при выписке из ОНП.
Результаты показали, что из 858 выписанных рецептов нежелательное ВЛС имело место в 429 случаях, из них 15,6% были классифицированы как B (модификация терапии не требуется), 60% ВЛС относились к категории риска C (требующей мониторинга терапии), 22% идентифицированных ВЛС имели категорию D (определена как требующая рассмотрения вопроса о модификации терапии) и 1,6% случаев классифицировался категорией X (определена как комбинация, требующая исключения подобной терапии). В тройку наиболее часто встречающихся препаратов входили обезболивающие, такие как оксикодон/ацетаминофен, ибупрофен и ципрофлоксацин.
Примеры ВЛС включают лизиноприл (лекарство от кровяного давления/сердечной недостаточности) и ибупрофен, который может вызывать повышенную частоту поражения почек, оксикодон/ацетаминофен и антибиотики фторхинолонового ряда, которые связаны с неврологическими расстройствами, такими как судороги, бред и галлюцинации. Оксикодон/ацетаминофен и диуретик гидрохлоротиазид могут снижать эффективность диуретика и вызывать значительные падения артериального давления или уровня натрия. Исследование было опубликовано 26 февраля 2019 года в “Американском журнале экстренной медицины” (American Journal of Emergency Medicine).
“В большинстве случаев негативных взаимодействий можно избежать с помощью тщательного мониторинга, и полная смена терапии не требуется. Однако пациенты часто могут не знать, какие лекарства они принимают дома, а в ОНП нет стандартных процедур для выявления лекарственных взаимодействий”. Старший автор Патрик Бриджман (Patrick Bridgeman), PharmD, BCPS, из Rutgers, говорит: “Если новый рецепт, выписанный в ОНП, приводит к нежелательному взаимодействию с лекарством, которое принимает пациент, медработник должен предоставить ему альтернативу”.
Авторы предполагают, что врачи взвешивают преимущества и риски всех лекарств перед назначением новых, а также контролируют терапию после того, как пациент покидает больницу. Если у пациента имеется сложный список лекарств, врач может проконсультироваться с фармацевтом из ОНП на предмет проверки основных показателей ВЛС на основе любых лекарств, принимаемых пациентом дома. Кроме того, работники неотложной помощи могут обмениваться информацией с лечащим врачом пациента, и пациенты должны быть осведомлены о ВЛС, чтобы иметь возможность проконсультироваться со своим врачом.
Ссылки по теме:
Rutgers University
University of New Mexico Hospital
Исследователи из Ратгерского университета (Пискатауэй, штат Нью-Джерси, США) и больницы Университета Нью-Мексико (Альбукерке, США) провели соответствующий анализ амбулаторных карт 500 пациентов, отправленных домой с рецептами, выписанными в ОНП, в течение августа 2015 года. Основной целью исследования было выявление наиболее распространенных нежелательных взаимодействий лекарственных средств (ВЛС), вызванное назначениями лечащего врача при выписке из ОНП.
Результаты показали, что из 858 выписанных рецептов нежелательное ВЛС имело место в 429 случаях, из них 15,6% были классифицированы как B (модификация терапии не требуется), 60% ВЛС относились к категории риска C (требующей мониторинга терапии), 22% идентифицированных ВЛС имели категорию D (определена как требующая рассмотрения вопроса о модификации терапии) и 1,6% случаев классифицировался категорией X (определена как комбинация, требующая исключения подобной терапии). В тройку наиболее часто встречающихся препаратов входили обезболивающие, такие как оксикодон/ацетаминофен, ибупрофен и ципрофлоксацин.
Примеры ВЛС включают лизиноприл (лекарство от кровяного давления/сердечной недостаточности) и ибупрофен, который может вызывать повышенную частоту поражения почек, оксикодон/ацетаминофен и антибиотики фторхинолонового ряда, которые связаны с неврологическими расстройствами, такими как судороги, бред и галлюцинации. Оксикодон/ацетаминофен и диуретик гидрохлоротиазид могут снижать эффективность диуретика и вызывать значительные падения артериального давления или уровня натрия. Исследование было опубликовано 26 февраля 2019 года в “Американском журнале экстренной медицины” (American Journal of Emergency Medicine).
“В большинстве случаев негативных взаимодействий можно избежать с помощью тщательного мониторинга, и полная смена терапии не требуется. Однако пациенты часто могут не знать, какие лекарства они принимают дома, а в ОНП нет стандартных процедур для выявления лекарственных взаимодействий”. Старший автор Патрик Бриджман (Patrick Bridgeman), PharmD, BCPS, из Rutgers, говорит: “Если новый рецепт, выписанный в ОНП, приводит к нежелательному взаимодействию с лекарством, которое принимает пациент, медработник должен предоставить ему альтернативу”.
Авторы предполагают, что врачи взвешивают преимущества и риски всех лекарств перед назначением новых, а также контролируют терапию после того, как пациент покидает больницу. Если у пациента имеется сложный список лекарств, врач может проконсультироваться с фармацевтом из ОНП на предмет проверки основных показателей ВЛС на основе любых лекарств, принимаемых пациентом дома. Кроме того, работники неотложной помощи могут обмениваться информацией с лечащим врачом пациента, и пациенты должны быть осведомлены о ВЛС, чтобы иметь возможность проконсультироваться со своим врачом.
Ссылки по теме:
Rutgers University
University of New Mexico Hospital
Latest Интенсивная терапия News
Channels
Artificial Intelligence
view channel
AI-Powered Algorithm to Revolutionize Detection of Atrial Fibrillation
Atrial fibrillation (AFib), a condition characterized by an irregular and often rapid heart rate, is linked to increased risks of stroke and heart failure. This is because the irregular heartbeat in AFib... Read more
AI Diagnostic Tool Accurately Detects Valvular Disorders Often Missed by Doctors
Doctors generally use stethoscopes to listen for the characteristic lub-dub sounds made by heart valves opening and closing. They also listen for less prominent sounds that indicate problems with these valves.... Read moreCritical Care
view channel
Stretchable Microneedles to Help In Accurate Tracking of Abnormalities and Identifying Rapid Treatment
The field of personalized medicine is transforming rapidly, with advancements like wearable devices and home testing kits making it increasingly easy to monitor a wide range of health metrics, from heart... Read more
Machine Learning Tool Identifies Rare, Undiagnosed Immune Disorders from Patient EHRs
Patients suffering from rare diseases often endure extensive delays in receiving accurate diagnoses and treatments, which can lead to unnecessary tests, worsening health, psychological strain, and significant... Read more
On-Skin Wearable Bioelectronic Device Paves Way for Intelligent Implants
A team of researchers at the University of Missouri (Columbia, MO, USA) has achieved a milestone in developing a state-of-the-art on-skin wearable bioelectronic device. This development comes from a lab... Read more
First-Of-Its-Kind Dissolvable Stent to Improve Outcomes for Patients with Severe PAD
Peripheral artery disease (PAD) affects millions and presents serious health risks, particularly its severe form, chronic limb-threatening ischemia (CLTI). CLTI develops when arteries are blocked by plaque,... Read moreSurgical Techniques
view channelHandheld Device for Fluorescence-Guided Surgery a Game Changer for Removal of High-Grade Glioma Brain Tumors
Grade III or IV gliomas are among the most common and deadly brain tumors, with around 20,000 cases annually in the U.S. and 1.2 million globally. These tumors are very aggressive and tend to infiltrate... Read more.jpg)
Cutting-Edge Robotic Bronchial Endoscopic System Provides Prompt Intervention during Emergencies
A novel robotic bronchial endoscopic system has been developed to minimize side effects and provide timely intervention for airway obstructions caused by food or foreign bodies in infants, young children,... Read morePatient Care
view channelFirst-Of-Its-Kind Portable Germicidal Light Technology Disinfects High-Touch Clinical Surfaces in Seconds
Reducing healthcare-acquired infections (HAIs) remains a pressing issue within global healthcare systems. In the United States alone, 1.7 million patients contract HAIs annually, leading to approximately... Read more
Surgical Capacity Optimization Solution Helps Hospitals Boost OR Utilization
An innovative solution has the capability to transform surgical capacity utilization by targeting the root cause of surgical block time inefficiencies. Fujitsu Limited’s (Tokyo, Japan) Surgical Capacity... Read more
Game-Changing Innovation in Surgical Instrument Sterilization Significantly Improves OR Throughput
A groundbreaking innovation enables hospitals to significantly improve instrument processing time and throughput in operating rooms (ORs) and sterile processing departments. Turbett Surgical, Inc.... Read moreHealth IT
view channel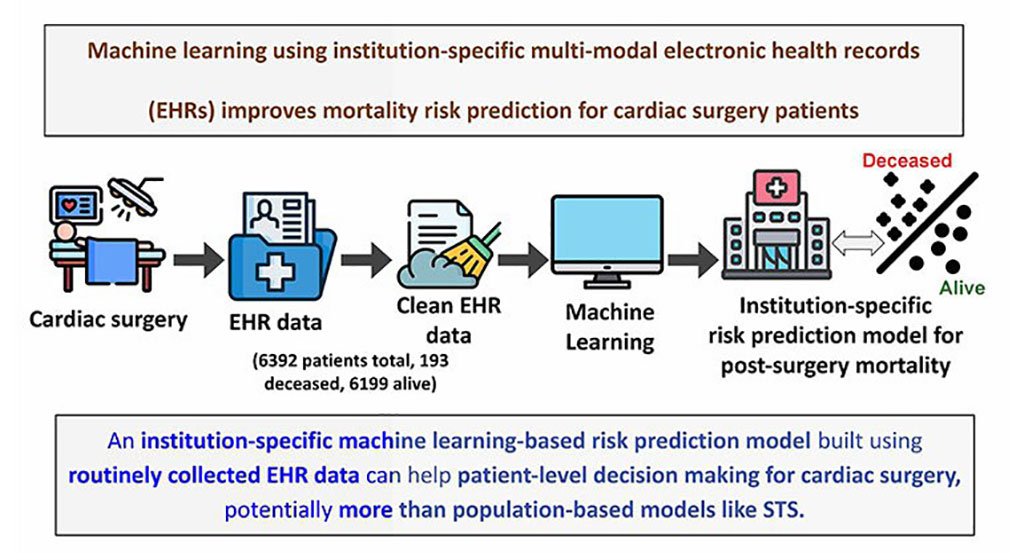
Machine Learning Model Improves Mortality Risk Prediction for Cardiac Surgery Patients
Machine learning algorithms have been deployed to create predictive models in various medical fields, with some demonstrating improved outcomes compared to their standard-of-care counterparts.... Read more
Strategic Collaboration to Develop and Integrate Generative AI into Healthcare
Top industry experts have underscored the immediate requirement for healthcare systems and hospitals to respond to severe cost and margin pressures. Close to half of U.S. hospitals ended 2022 in the red... Read more
AI-Enabled Operating Rooms Solution Helps Hospitals Maximize Utilization and Unlock Capacity
For healthcare organizations, optimizing operating room (OR) utilization during prime time hours is a complex challenge. Surgeons and clinics face difficulties in finding available slots for booking cases,... Read more
AI Predicts Pancreatic Cancer Three Years before Diagnosis from Patients’ Medical Records
Screening for common cancers like breast, cervix, and prostate cancer relies on relatively simple and highly effective techniques, such as mammograms, Pap smears, and blood tests. These methods have revolutionized... Read morePoint of Care
view channel
Critical Bleeding Management System to Help Hospitals Further Standardize Viscoelastic Testing
Surgical procedures are often accompanied by significant blood loss and the subsequent high likelihood of the need for allogeneic blood transfusions. These transfusions, while critical, are linked to various... Read more
Point of Care HIV Test Enables Early Infection Diagnosis for Infants
Early diagnosis and initiation of treatment are crucial for the survival of infants infected with HIV (human immunodeficiency virus). Without treatment, approximately 50% of infants who acquire HIV during... Read more
Whole Blood Rapid Test Aids Assessment of Concussion at Patient's Bedside
In the United States annually, approximately five million individuals seek emergency department care for traumatic brain injuries (TBIs), yet over half of those suspecting a concussion may never get it checked.... Read more
New Generation Glucose Hospital Meter System Ensures Accurate, Interference-Free and Safe Use
A new generation glucose hospital meter system now comes with several features that make hospital glucose testing easier and more secure while continuing to offer accuracy, freedom from interference, and... Read moreBusiness
view channel
Johnson & Johnson Acquires Cardiovascular Medical Device Company Shockwave Medical
Johnson & Johnson (New Brunswick, N.J., USA) and Shockwave Medical (Santa Clara, CA, USA) have entered into a definitive agreement under which Johnson & Johnson will acquire all of Shockwave’s... Read more