Штрафы за повторную госпитализацию в федеральных больницах США связаны с более высокой смертностью
|
By HospiMedica International staff writers Posted on 24 Jan 2018 |
В новом исследовании предполагается, что программа сокращения регоспитализации в больницах США (U.S. Hospital Readmission Reduction Program - HRRP) может быть излишне сосредоточенной на предотвращении случаев повторной госпитализации, что способно повлиять на рост смертности от сердечной недостаточности (СН).
Исследователи из Гарвардской медицинской школы (Harvard Medical School - HMS; Бостон, штат Массачусетс, США), Калифорнийского университета в Лос-Анджелесе (University of California, Los Angeles - UCLA; США) и других учреждений провели исследование для изучения связи HRRP с результатами регоспитализации и смертности среди 115 245 пациентов Medicare, госпитализированных с СН в период с января 2006 года по декабрь 2014 года в 416 больницах США. Временные интервалы, относящиеся к HRRP, были рассмотрены до внедрения (31 марта 2010 г.), во время реализации HRRP и после введения штрафов (1 октября 2012 г.). Основными результатами и мерами были процент регоспитализации и смертности по любым причинам через 30 дней и один год.
Результаты показали, что 30-дневный процент регоспитализации с поправкой на риск снизился с 20% до внедрения HRRP до 18,4% после введения штрафов HRRP. Напротив, 30-дневная смертность, скорректированная с учетом риска, увеличилась с 7,2% до внедрения HRRP до 8,6% после введения штрафов HRRP. Регоспитализация и смертность через один год с поправкой на риск соответствовали аналогичной схеме; коэффициент регоспитализации с поправкой на риск снизился с 57,2% до 56,3%, а коэффициент смертности с поправкой на риск увеличился с 31,3% до 36,3% после внедрения HRRP. Исследование было опубликовано 12 ноября 2017 года в журнале JAMA Cardiology.
"Чтобы избежать штрафов, теперь больницам выгоднее дольше удерживать пациентов вне стационаров, возможно, даже если ранее некоторые из этих пациентов были бы повторно госпитализированы по клиническим причинам, - сказал ведущий автор доктор философии Анкур Гупта (Ankur Gupta), исследователь в области заболеваний сердечно-сосудистой системы в Гарвардской медицинской школе. - Таким образом, данная политика сокращения числа регоспитализаций направлена на сокращение использования больниц, а не на непосредственную ориентацию на улучшение качества результатов и ухода за пациентами".
"Medicare финансово штрафует примерно две трети больниц в США, исходя из их 30-дневных коэффициентов регоспитализации, - сказал старший автор Грегг Фонаров (Gregg Fonarow), профессор, доктор медицины, соруководитель отделения кардиологии в UCLA. - Эти данные говорят о том, что такие действия также стимулировали стратегии, которые непреднамеренно вредили пациентам с сердечной недостаточностью. Такая политика должна быть сосредоточена на стимулировании повышения качества и пациент-центрированных результатов для лиц с сердечной недостаточностью, а не на ошибочном показателе использования регоспитализации".
HRRP был введен Medicare (Балтимор, штат Мэриленд, США), чтобы улучшить уход за пациентами, налагая штрафные санкции на больницы с неудовлетворительными результатами. Одними из основных критериев оценки являются коэффициенты регоспитализации; одним из возможных результатов является то, что Medicare может начать удерживать возмещение в больницах с чрезмерно высокими коэффициентами повторной госпитализации.
Ссылки по теме:
Калифорнийский университет в Лос-Анджелесе
Гарвардская медицинская школа

Исследователи из Гарвардской медицинской школы (Harvard Medical School - HMS; Бостон, штат Массачусетс, США), Калифорнийского университета в Лос-Анджелесе (University of California, Los Angeles - UCLA; США) и других учреждений провели исследование для изучения связи HRRP с результатами регоспитализации и смертности среди 115 245 пациентов Medicare, госпитализированных с СН в период с января 2006 года по декабрь 2014 года в 416 больницах США. Временные интервалы, относящиеся к HRRP, были рассмотрены до внедрения (31 марта 2010 г.), во время реализации HRRP и после введения штрафов (1 октября 2012 г.). Основными результатами и мерами были процент регоспитализации и смертности по любым причинам через 30 дней и один год.
Результаты показали, что 30-дневный процент регоспитализации с поправкой на риск снизился с 20% до внедрения HRRP до 18,4% после введения штрафов HRRP. Напротив, 30-дневная смертность, скорректированная с учетом риска, увеличилась с 7,2% до внедрения HRRP до 8,6% после введения штрафов HRRP. Регоспитализация и смертность через один год с поправкой на риск соответствовали аналогичной схеме; коэффициент регоспитализации с поправкой на риск снизился с 57,2% до 56,3%, а коэффициент смертности с поправкой на риск увеличился с 31,3% до 36,3% после внедрения HRRP. Исследование было опубликовано 12 ноября 2017 года в журнале JAMA Cardiology.
"Чтобы избежать штрафов, теперь больницам выгоднее дольше удерживать пациентов вне стационаров, возможно, даже если ранее некоторые из этих пациентов были бы повторно госпитализированы по клиническим причинам, - сказал ведущий автор доктор философии Анкур Гупта (Ankur Gupta), исследователь в области заболеваний сердечно-сосудистой системы в Гарвардской медицинской школе. - Таким образом, данная политика сокращения числа регоспитализаций направлена на сокращение использования больниц, а не на непосредственную ориентацию на улучшение качества результатов и ухода за пациентами".
"Medicare финансово штрафует примерно две трети больниц в США, исходя из их 30-дневных коэффициентов регоспитализации, - сказал старший автор Грегг Фонаров (Gregg Fonarow), профессор, доктор медицины, соруководитель отделения кардиологии в UCLA. - Эти данные говорят о том, что такие действия также стимулировали стратегии, которые непреднамеренно вредили пациентам с сердечной недостаточностью. Такая политика должна быть сосредоточена на стимулировании повышения качества и пациент-центрированных результатов для лиц с сердечной недостаточностью, а не на ошибочном показателе использования регоспитализации".
HRRP был введен Medicare (Балтимор, штат Мэриленд, США), чтобы улучшить уход за пациентами, налагая штрафные санкции на больницы с неудовлетворительными результатами. Одними из основных критериев оценки являются коэффициенты регоспитализации; одним из возможных результатов является то, что Medicare может начать удерживать возмещение в больницах с чрезмерно высокими коэффициентами повторной госпитализации.
Ссылки по теме:
Калифорнийский университет в Лос-Анджелесе
Гарвардская медицинская школа

SARS‑CoV‑2/Flu A/Flu B/RSV Sample-To-Answer Test
SARS‑CoV‑2/Flu A/Flu B/RSV Cartridge (CE-IVD)
Latest Новости больниц News
Channels
Artificial Intelligence
view channel
AI-Powered Algorithm to Revolutionize Detection of Atrial Fibrillation
Atrial fibrillation (AFib), a condition characterized by an irregular and often rapid heart rate, is linked to increased risks of stroke and heart failure. This is because the irregular heartbeat in AFib... Read more
AI Diagnostic Tool Accurately Detects Valvular Disorders Often Missed by Doctors
Doctors generally use stethoscopes to listen for the characteristic lub-dub sounds made by heart valves opening and closing. They also listen for less prominent sounds that indicate problems with these valves.... Read moreCritical Care
view channel
Wheeze-Counting Wearable Device Monitors Patient's Breathing In Real Time
Lung diseases like asthma, chronic obstructive pulmonary disease (COPD), lung cancer, bronchitis, and infections such as pneumonia, rank among the leading causes of death worldwide. Traditionally, medical... Read more
Wearable Multiplex Biosensors Could Revolutionize COPD Management
Chronic obstructive pulmonary disease (COPD) ranks as the third leading cause of death worldwide. Acute exacerbations of COPD (AECOPD), which are often triggered by lung infections, accelerate the disease's... Read moreSurgical Techniques
view channel
Flexible Microdisplay Visualizes Brain Activity in Real-Time To Guide Neurosurgeons
During brain surgery, neurosurgeons need to identify and preserve regions responsible for critical functions while removing harmful tissue. Traditionally, neurosurgeons rely on a team of electrophysiologists,... Read more.jpg)
Next-Gen Computer Assisted Vacuum Thrombectomy Technology Rapidly Removes Blood Clots
Pulmonary embolism (PE) occurs when a blood clot blocks one of the arteries in the lungs. Often, these clots originate from the leg or another part of the body, a condition known as deep vein thrombosis,... Read more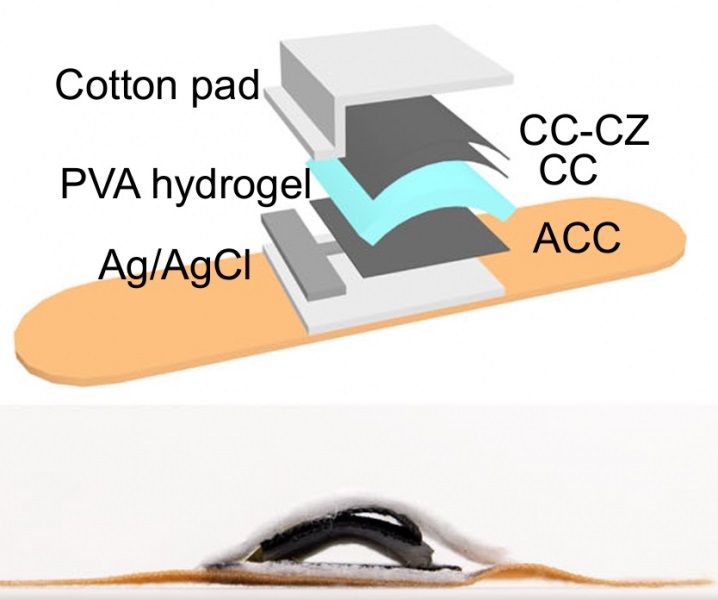
Hydrogel-Based Miniaturized Electric Generators to Power Biomedical Devices
The development of engineered devices that can harvest and convert the mechanical motion of the human body into electricity is essential for powering bioelectronic devices. This mechanoelectrical energy... Read moreWearable Technology Monitors and Analyzes Surgeons' Posture during Long Surgical Procedures
The physical strain associated with the static postures maintained by neurosurgeons during long operations can lead to fatigue and musculoskeletal problems. An objective assessment of surgical ergonomics... Read morePatient Care
view channel
Surgical Capacity Optimization Solution Helps Hospitals Boost OR Utilization
An innovative solution has the capability to transform surgical capacity utilization by targeting the root cause of surgical block time inefficiencies. Fujitsu Limited’s (Tokyo, Japan) Surgical Capacity... Read more
Game-Changing Innovation in Surgical Instrument Sterilization Significantly Improves OR Throughput
A groundbreaking innovation enables hospitals to significantly improve instrument processing time and throughput in operating rooms (ORs) and sterile processing departments. Turbett Surgical, Inc.... Read more
Next Gen ICU Bed to Help Address Complex Critical Care Needs
As the critical care environment becomes increasingly demanding and complex due to evolving hospital needs, there is a pressing requirement for innovations that can facilitate patient recovery.... Read moreGroundbreaking AI-Powered UV-C Disinfection Technology Redefines Infection Control Landscape
Healthcare-associated infection (HCAI) is a widespread complication in healthcare management, posing a significant health risk due to its potential to increase patient morbidity and mortality, prolong... Read moreHealth IT
view channel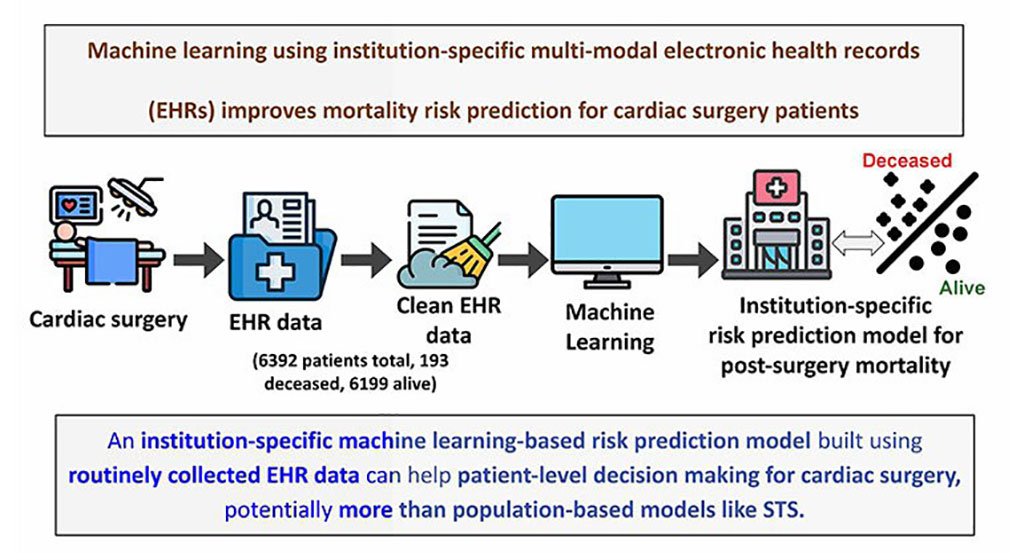
Machine Learning Model Improves Mortality Risk Prediction for Cardiac Surgery Patients
Machine learning algorithms have been deployed to create predictive models in various medical fields, with some demonstrating improved outcomes compared to their standard-of-care counterparts.... Read more
Strategic Collaboration to Develop and Integrate Generative AI into Healthcare
Top industry experts have underscored the immediate requirement for healthcare systems and hospitals to respond to severe cost and margin pressures. Close to half of U.S. hospitals ended 2022 in the red... Read more
AI-Enabled Operating Rooms Solution Helps Hospitals Maximize Utilization and Unlock Capacity
For healthcare organizations, optimizing operating room (OR) utilization during prime time hours is a complex challenge. Surgeons and clinics face difficulties in finding available slots for booking cases,... Read more
AI Predicts Pancreatic Cancer Three Years before Diagnosis from Patients’ Medical Records
Screening for common cancers like breast, cervix, and prostate cancer relies on relatively simple and highly effective techniques, such as mammograms, Pap smears, and blood tests. These methods have revolutionized... Read morePoint of Care
view channel
Critical Bleeding Management System to Help Hospitals Further Standardize Viscoelastic Testing
Surgical procedures are often accompanied by significant blood loss and the subsequent high likelihood of the need for allogeneic blood transfusions. These transfusions, while critical, are linked to various... Read more
Point of Care HIV Test Enables Early Infection Diagnosis for Infants
Early diagnosis and initiation of treatment are crucial for the survival of infants infected with HIV (human immunodeficiency virus). Without treatment, approximately 50% of infants who acquire HIV during... Read more
Whole Blood Rapid Test Aids Assessment of Concussion at Patient's Bedside
In the United States annually, approximately five million individuals seek emergency department care for traumatic brain injuries (TBIs), yet over half of those suspecting a concussion may never get it checked.... Read more
New Generation Glucose Hospital Meter System Ensures Accurate, Interference-Free and Safe Use
A new generation glucose hospital meter system now comes with several features that make hospital glucose testing easier and more secure while continuing to offer accuracy, freedom from interference, and... Read moreBusiness
view channel
Johnson & Johnson Acquires Cardiovascular Medical Device Company Shockwave Medical
Johnson & Johnson (New Brunswick, N.J., USA) and Shockwave Medical (Santa Clara, CA, USA) have entered into a definitive agreement under which Johnson & Johnson will acquire all of Shockwave’s... Read more










.jpg)
